లీష్మేనియాసిస్
This పేజీకి ఏ ఇతర పేజీల నుండి లింకులు లేకపోవడం చేత ఇదొక అనాథ పేజీగా మిగిలిపోయింది. |
లీష్మేనియాసిస్ను, లీష్మానియాసిస్ అని కూడా పలుకుతారు, లీష్మేనియా ఉపజాతి యొక్క ప్రోటోజోన్ పరాన్నజీవుల ద్వారా ఈ వ్యాధి కలుగుతుంది, నిర్దిష్టమైన కొన్ని సాండ్ ఫ్లైస్ రకాల కాటు ద్వారా వ్యాప్తి చెందుతుంది. [1] ఈ వ్యాధిని మూడు ముఖ్యమైన పద్ధతులలో చూపవచ్చు: చర్మ సంబంధితం లేదా అంతర్గత అవయవాల లీష్మేనియాసిస్ .[1] చర్మ సంబంధిత రూపం అనేది చర్మపు పుండ్లతో ఉంటుంది, చర్మం, నోరు, ముక్కు యొక్క పుండ్లతో చర్మ సంబంధమైన రూపం ఉంటుంది, అంతర్గత అవయవాల రూపం చర్మపు పుండ్లతో మొదలవుతుంది ఆ తరువాత జ్వరం, తక్కువ ఎర్ర రక్త కణాలు, పెరిగిన ప్లీహము, కాలేయంతో ఉంటుంది.[1][2]
| Leishmaniosis | |
|---|---|
| ఇతర పేర్లు | Leishmaniosis |
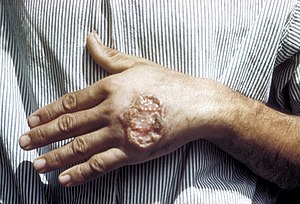 | |
| సెంట్రల్ అమెరికావయస్కుడి చేతిలో చర్మసంబంధమైన లీష్మానియాసిస్ | |
| ప్రత్యేకత | Infectious diseases |
మానవులలో 20 కంటే ఎక్కువ ఇన్ఫెక్షన్లు లీష్మేనియా జాతుల వల్ల కలుగుతాయి.[1] ప్రమాద కారకాలలో పేదరికం, పోషకాహార లోపం, అడవుల నిర్మూలన, పట్టణీకరణ ఉన్నాయి.[1] సూక్ష్మదర్శిని క్రింద పరాన్నజీవులను చూడటం ద్వారా మూడు రకాలన్నీ నిర్ధారించబడతాయి.[1] అదనంగా, రక్త పరీక్షలతో అంతర్గత అవయవాల వ్యాధిని నిర్ధారించవచ్చు. [2]
పాక్షికంగా క్రిమి సంహారక మందుతో చికిత్స జరపబడిన దోమతెరల క్రింద నిద్రించటం ద్వారా లీష్మేనియాసిస్ను నివారించవచ్చు.[1] సాండ్ ఫ్లైలను చంపటానికి క్రిమి సంహారాలను చల్లటం, వ్యాధి ప్రారంభంలోనే వ్యక్తులకు చికిత్స జరపటం అనేవి వ్యాధి మరింత ప్రబలకుండా నివారించే ఇతర చర్యలుగా ఉన్నాయి.[1] వ్యాధిని పొందే ప్రాంతం, లీష్మేనియా’ జాతులు, ఇన్ఫెక్షన్ రకంపై ఆధారపడి అవసరమయ్యే చికిత్స నిర్ధారించబడుతుంది. [1] అంతర్గత అవయవాల వ్యాధికై ఉపయోగించే అవకాశమున్న కొన్ని మందులలో లిపోసమాల్ యాంఫోటెరిసిన్ బి ,[3] పెంటవాలెంట్ యాంటిమోనియల్స్ కలయిక, పారోమోమైసిన్, [3], మిల్టెఫోసిన్.[4]చర్మ సంబంధమైన వ్యాధి కోసం పారోమోమైసిన్ ఫ్లుకొనజోల్ లేదా పెంటమైడిన్ ప్రభావవంతంగా పనిచేయవచ్చు.[5]
సుమారు 12 మిలియన్ల మంది ప్రస్తుతం ఇన్ఫెక్షన్కు [6] 98 దేశాలలో గురయ్యారు.[2] సుమారు 2 మిలియన్ల కొత్త కేసులు [2], 20 నుండి 50 వేల వరకు మరణాలు ప్రతి సంవత్సరం సంభవిస్తాయి.[1][7] ఆసియా, ఆఫ్రికా, దక్షిణ, మధ్య అమెరికా, దక్షిణ యూరోప్లోల నివసించే సుమారు 200 మిలియన్ ప్రజలకు ఈ వ్యాధి సాధారణంగా వస్తుంది.[2][8] ఈ వ్యాధి చికిత్సకు కొన్ని మందులపై డిస్కౌంట్లను ప్రపంచ ఆరోగ్య సంస్థ పొందింది.[2] తో సహా ఈ వ్యాధి కుక్కలు , చిట్టెలుకల వంటి అనేక ఇతర జంతువులలో సంభవించవచ్చు.[1]
ప్రస్తావనలు
మార్చు- ↑ 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 "Leishmaniasis Fact sheet N°375". World Health Organization. January 2014. Retrieved 17 February 2014.
- ↑ 2.0 2.1 2.2 2.3 2.4 2.5 Barrett, MP; Croft, SL (2012). "Management of trypanosomiasis and leishmaniasis". British medical bulletin. 104: 175–96. doi:10.1093/bmb/lds031. PMC 3530408. PMID 23137768.
- ↑ 3.0 3.1 Sundar, S; Chakravarty, J (Jan 2013). "Leishmaniasis: an update of current pharmacotherapy". Expert opinion on pharmacotherapy. 14 (1): 53–63. doi:10.1517/14656566.2013.755515. PMID 23256501.
- ↑ Dorlo, TP; Balasegaram, M; Beijnen, JH; de Vries, PJ (Nov 2012). "Miltefosine: a review of its pharmacology and therapeutic efficacy in the treatment of leishmaniasis". The Journal of antimicrobial chemotherapy. 67 (11): 2576–97. doi:10.1093/jac/dks275. PMID 22833634.
- ↑ Minodier, P; Parola, P (May 2007). "Cutaneous leishmaniasis treatment". Travel medicine and infectious disease. 5 (3): 150–8. doi:10.1016/j.tmaid.2006.09.004. PMID 17448941.
- ↑ "Leishmaniasis Magnitude of the problem". World Health Organization. Retrieved 17 February 2014.
- ↑ Lozano, R (Dec 15, 2012). "Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010". Lancet. 380 (9859): 2095–128. doi:10.1016/S0140-6736(12)61728-0. PMID 23245604.
- ↑ Ejazi, SA; Ali, N (Jan 2013). "Developments in diagnosis and treatment of visceral leishmaniasis during the last decade and future prospects". Expert review of anti-infective therapy. 11 (1): 79–98. doi:10.1586/eri.12.148. PMID 23428104.